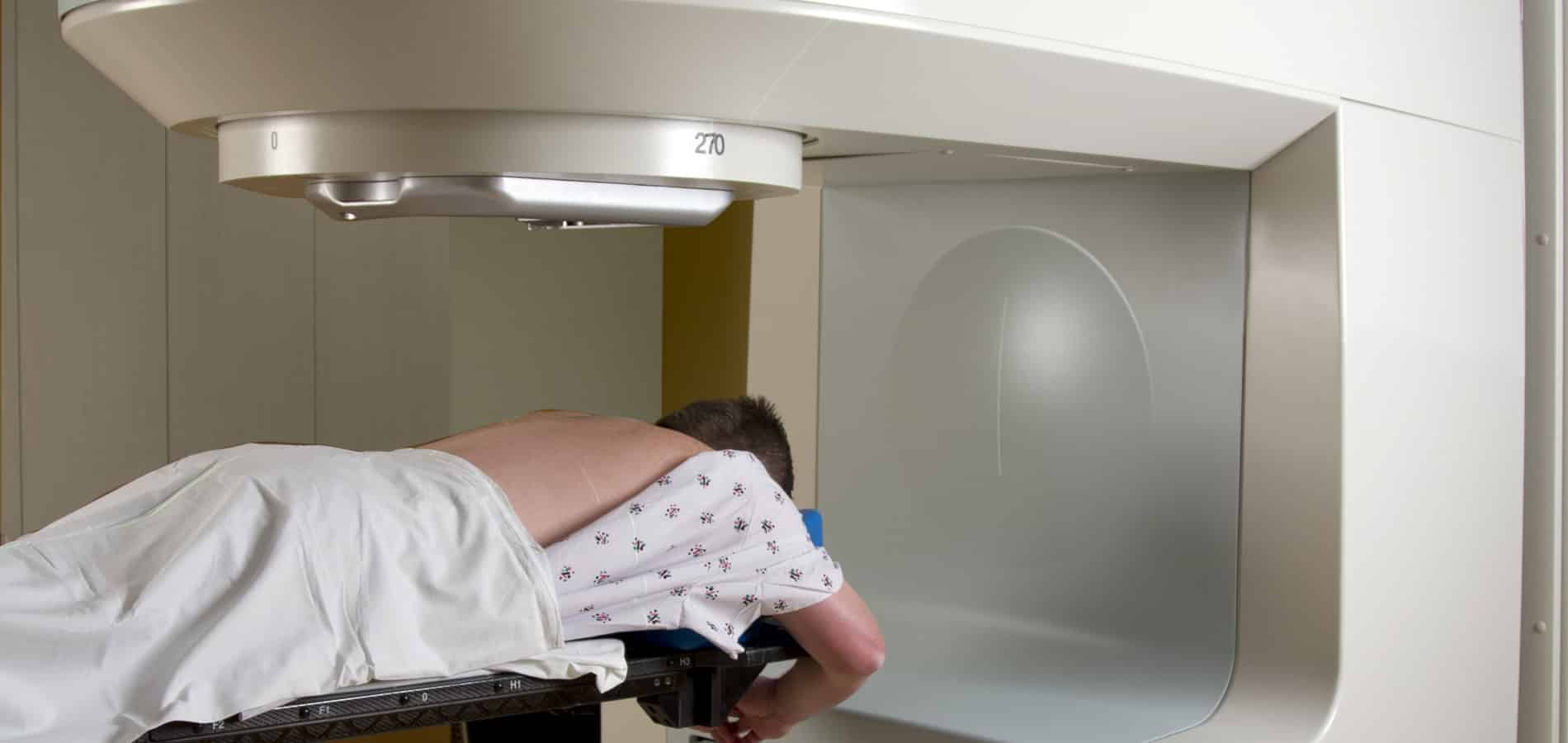
Strålbehandling
Strålbehandling är en vanlig behandling av cancer. Strålbehandlingen är högenergisk, joniserande strålning som kallas för radioaktiv strålning. Vid sidan av kirurgin är strålbehandlingen den andra viktiga, lokala och kurativa behandlingsformen.
Strålbehandlingen förstör cancerceller och krymper tumörer
Strålbehandlingen förstör cancerceller och krymper tumörer genom att skada strukturerna hos celler som delar sig. Eftersom det är typiskt för cancercellerna att de delar sig snabbare än normala celler, är de särskilt känsliga för strålbehandling.
Med hjälp av strålbehandling kan man förstöra cancertumörer, förbättra vårdresultat efter en operation eller annan behandling (adjuvant terapi), lindra symtom och förminska metastaser. Ungefär hälften av cancerpatienterna får strålbehandling som en del av sin vård. Strålbehandlingen riktas vanligtvis direkt mot tumören eller metastasen. Om cancern har spridit sig långt, kan man ibland strålbehandla till exempel hela överkroppen.
Man kan ge strålbehandling antingen utvärtes med hjälp av en strålbehandlingsutrustning eller invärtes genom att föra strålningskällan in i kroppen. I detta fall finns många alternativ.
Vid isotopbehandling förs det radioaktiva läkemedlet in i kroppen antingen intravenöst eller genom munnen. På det sättet verkar det radioaktiva läkemedlet direkt på tumören och den normala vävnaden tar endast mycket lite skada. Till exempel radiojodbehandling som ges till patienter med sköldkörtelcancer är en form av isotopbehandling.
Om cancern är lokal väljer man mellan en operation och strålbehandling på basis av behandlingens effekt och de skador som den förorsakar. Strålbehandlingen har fått ökad betydelse i och med att sparande operationer blivit vanligare.
Kombination av strålbehandling och operation
Strålbehandling kan ges antingen före eller efter en operation. Till exempel när operationen inte har varit tillräckligt omfattande eller risken för återfall är stor, kompletteras behandlingen vanligtvis med strålbehandling efter operationen. Innan tumören opereras kan man försöka krympa den med hjälp av strålbehandling.
Kombination av strålbehandling och cytostatika
Det effektivaste sättet att kombinera strålbehandling och cytostatika är att ge dem samtidigt, eftersom de förstärker varandras effekt. Då talar man om så kallad kemostrålbehandling. Kemostrålbehandlingen har förbättrat vårdresultaten hos många cancertyper, som vissa former av lungcancer och huvud- och halscancer. Samtidig dosering av cytostatika stärker dock strålbehandlingens biverkningar.
Hur går strålbehandling till
När man planerar strålbehandlingen är det viktigt att beakta både den synliga tumören och den information man har om tumörens eventuella spridning.
Strålbehandling gör inte ont, och den riktas direkt mot tumören eller metastaserna. Strålbehandlingen indelas vanligtvis i perioder på 2–8 veckor. Den ges vanligtvis i små dagliga doser fem dagar i veckan.
Behandlingen tar endast några minuter i taget. När behandlingen indelas i flera mindre doser förorsakar den mindre skada i friska vävnader och förbättrar strålbehandlingens effekt. De flesta patienter kan leva ett tämligen normalt liv under behandlingen. I stället för strålbehandling som indelas i flera perioder kan man också i vissa fall ge så kallad påskyndad strålbehandling.
I och med teknikens och medicinens utveckling kan strålbehandlingen riktas ännu noggrannare mot tumören för att minimera skadan på den friska vävnaden. Strålbehandlingen är de facto en vältolererad behandlingsform. Behandlingen kan fortfarande ha biverkningar.
Biverkningar av strålbehandling
Förutom cancercellerna påverkar strålbehandlingen även de normala cellerna. Hurdan effekten är på den normala vävnaden beror till en stor del på strålningsdosen, behandlingens längd och mot vilken kroppsdel strålningen ges. De skadliga effekterna drabbar endast det området av kroppen dit strålbehandlingen riktas.
Biverkningar kan förekomma redan under behandlingen, genast efter den eller senare, till och med efter flera år. De omedelbara biverkningarna yttrar sig i vävnader som delar sig snabbt, till exempel i huden, slemhinnorna och benmärgen. De flesta biverkningarna kan nuförtiden effektivt förebyggas och behandlas.
Här har vi samlat de vanligaste biverkningar som förekommer i samband med strålbehandlingen.
De vanligaste biverkningarna vid strålbehandling
Mera information om biverkningar och hur de behandlas får du av vårdpersonalen.
Skador i munnens och svalgets slemhinnor
Nästan alla patienter som får strålbehandling mot området kring munnen och halsen lider av skador i munnens och svalgets slemhinnor. De är smärtsamma, gör det svårare att tugga och svälja, gör slemhinnan mottaglig för infektioner och innebär en risk för tandsjukdomar. Om strålbehandlingen riktas mot området kring spottkörtlarna, kan man bli torr i munnen.
Skador i munnens slemhinnor kan behandlas med förebyggande tandvård, smärtlindrande läkemedel och genom att ta hand om infektioner och genom tillräcklig näring.
Tarmskador
I mag-tarmkanalen förekommer det lätt omedelbara biverkningar som strålbehandlingen medför. Om behandlingen ges i mag- och bäckenområdet kan den ge upphov till illamående och diarré och irritera området kring ändtarmen och ändtarmsöppningen.
Svårighetsgraden beror på det behandlade områdets storlek samt engångsdosen och den totala dosen. Samtidig dosering av cytostatika ökar och försvårar symtomen. Strålbehandling mot matstrupen kan förorsaka brännande smärta under bröstbenet och sväljsvårigheter.
Hud
Efter strålbehandlingen kan huden börja rodna och fjälla. Rodnaden uppstår inom 2–3 veckor och fjällningen inom 4–5 veckor efter att strålbehandlingen påbörjats. Huden kan också bli brun.
Det är viktigt att skydda det strålbehandlade hudområdet mot solen, eftersom huden kommer ihåg all strålning den har fått.
Benmärg
Blodcellerna bildas i benmärgen som finns i människans stora ben.
Strålbehandling som ges mot bäcken- och ryggradsområdet kan leda till att antalet vita blodceller och blodplättar minskar och hemoglobinvärdet sjunker. Vanligtvis är detta övergående och blodvärdena blir normala så småningom.
Irritation i de yttre könsorganen och urinblåsan
Om strålbehandlingen ges mot huden och slemhinnan i de yttre könsorganen kan den förorsaka smärtsamma sårigheter som lätt blir inflammerade.
Hos patienter som får strålbehandling på grund av cancer i urinblåsan, cancer i livmoderkroppen eller prostatacancer förekommer det akut irritation i urinblåsan. Då upplever patienten ett frekvent behov av att urinera, hen har blod i urinen och det tar ont i underlivet. Det kan också klia när man urinerar.
Sena biverkningar av strålbehandling
Sena biverkningar kan förekomma i de organ där vävnaden förnyar sig långsamt. Läkare och fysiker som planerar strålbehandlingen vet hur känsliga de olika organen är för strålning och försöker förebygga sena biverkningar. Ibland ger strålbehandling dock upphov till sena biverkningar.
Den vanligaste av dem är en lungreaktion som kallas för strålpneumonit. Det förekommer hos patienter som fått strålbehandling mot lungvävnaden. Symtomen är hosta, andtäppa och feber. Strålpneumonit uppstår 1–6 månader efter strålbehandlingen. Kortison lindrar symtomen. Vanligtvis försvinner symtomen helt.
Det är också möjligt att det utvecklas strålfibros, en annan sen biverkning som drabbar lungorna.
Ibland upplever patienterna 2– 6 månader efter att de fått strålbehandling mot hjärnan ett syndrom som kännetecknas av trötthet och huvudvärk. Strålbehandling kan också förorsaka hjärt- och kärlskador som inom loppet av år eller årtionden kan leda till kärlsjukdomar.
Läs mer

Motion på distans ger välmående
Cancerorganisationerna tillhandahåller distansmotion online, antingen inspelad eller live. Studier visar att motion främjar rehabiliteringen från cancer och försnabbar återhämtningen från behandling.
Läs artikeln
Den vanligaste cancerformen hos män – prostatacancer
Prostatacancer är ofta en godartad cancer som uppträder med stigande ålder och som inte kräver någon behandling. Utmaningen är att identifiera aggressiva cancerformer och att behandla dem i tid innan de sprider sig. Under de senaste åren har männen aktivare börjat söka sig till undersökningar.
Läs artikeln
Kurser för var och en i vårt breda sortiment
”Cancerorganisationerna erbjuder årligen cancersjuka och deras närstående tiotals kurser”, berättar specialisten i rehabilitering Tuire Muona och Minna Enqvist.
Målet med kurserna är att var och en som deltar ska hitta lämpliga metoder för att orka, och stöd för att få vardagen att fungera.

På fars rekommendation
Det lönar sig att testa sig för prostatacancer i god tid. Mikko Siukosaari fick sin diagnos när han var litet över 50.
Läs artikeln
Hur fortsätta livet efter kontrollerna? Cancern är borta, eller är den?
Att vara rädd är en normal och naturlig reaktion. Det säger psykologen Arto Pietikäinen med eftertryck. Man ska inte mota bort sina rädslor. I stället kan man lära sig att möta dem på ett nytt sätt så att man går vidare i livet ännu starkare.
Läs artikeln
Män får också bröstcancer
Rosa bandet-reflexen som dinglar på Timo Tarvainens rockskört finns där av en anledning – bröstcancer är inte endast kvinnors sjukdom.
Läs artikeln
Mor- och farföräldrar är ett värdefullt stöd i cancerfamiljer
När en familjemedlem insjuknar i cancer ställs vardagen på ända. Många behöver då konkret hjälp med hushållssysslorna och närstående vid sin sida.
Läs artikeln
Tarmcancer
Tarmcancer är den vanligaste cancerformen bland båda könen. I Finland konstateras årligen över 3800 tarmcancerfall.
Läs artikeln

Tillsammans orkar vi bättre
När fyrabarnsmamman insjuknade flyttade morföräldrarna närmare dotterns familj. Deras stöd var avgörande för att småbarnsfamiljen skulle klara situationen.
Läs artikelnLäs också

Motion på distans ger välmående
Cancerorganisationerna tillhandahåller distansmotion online, antingen inspelad eller live. Studier visar att motion främjar rehabiliteringen från cancer och försnabbar återhämtningen från behandling.
Läs artikeln
Den vanligaste cancerformen hos män – prostatacancer
Prostatacancer är ofta en godartad cancer som uppträder med stigande ålder och som inte kräver någon behandling. Utmaningen är att identifiera aggressiva cancerformer och att behandla dem i tid innan de sprider sig. Under de senaste åren har männen aktivare börjat söka sig till undersökningar.
Läs artikeln
Kurser för var och en i vårt breda sortiment
”Cancerorganisationerna erbjuder årligen cancersjuka och deras närstående tiotals kurser”, berättar specialisten i rehabilitering Tuire Muona och Minna Enqvist.
Målet med kurserna är att var och en som deltar ska hitta lämpliga metoder för att orka, och stöd för att få vardagen att fungera.

På fars rekommendation
Det lönar sig att testa sig för prostatacancer i god tid. Mikko Siukosaari fick sin diagnos när han var litet över 50.
Läs artikeln
Hur fortsätta livet efter kontrollerna? Cancern är borta, eller är den?
Att vara rädd är en normal och naturlig reaktion. Det säger psykologen Arto Pietikäinen med eftertryck. Man ska inte mota bort sina rädslor. I stället kan man lära sig att möta dem på ett nytt sätt så att man går vidare i livet ännu starkare.
Läs artikeln
Män får också bröstcancer
Rosa bandet-reflexen som dinglar på Timo Tarvainens rockskört finns där av en anledning – bröstcancer är inte endast kvinnors sjukdom.
Läs artikeln
Mor- och farföräldrar är ett värdefullt stöd i cancerfamiljer
När en familjemedlem insjuknar i cancer ställs vardagen på ända. Många behöver då konkret hjälp med hushållssysslorna och närstående vid sin sida.
Läs artikeln
Tillsammans orkar vi bättre
När fyrabarnsmamman insjuknade flyttade morföräldrarna närmare dotterns familj. Deras stöd var avgörande för att småbarnsfamiljen skulle klara situationen.
Läs artikeln
Vi har en arbetsdryg höst framför oss
Välfärdsområdena har inlett sin verksamhet med följden att hälso- och sjukvården samt socialväsendet ordnas på ett annat sätt än förut. Inom Cancerorganisationerna har vi hållit ett vakande öga på situationen.
Läs artikeln
Att bli sedd ger styrka och tillförsikt
Olika uttryckssätt i konstterapi, som bildkonst, dans och rörelse, hjälper patienter inifrån. Att bli sedd, särskilt mitt uppe i en kris, bär framåt och stärker. Konstnärligt arbete kräver inga förkunskaper och är ingenting att vara rädd för.
Läs artikeln